REKLAMA
Dziennik Ustaw - rok 2014 poz. 1508
ROZPORZĄDZENIE
MINISTRA OBRONY NARODOWEJ
z dnia 2 października 2014 r.
w sprawie rodzajów i zakresu dokumentacji medycznej w podmiotach leczniczych utworzonych przez Ministra Obrony Narodowej oraz sposobu jej przetwarzania
Na podstawie art. 30 ust. 2 ustawy z dnia 6 listopada 2008 r. o prawach pacjenta i Rzeczniku Praw Pacjenta (Dz. U. z 2012 r. poz. 159 i 742 oraz z 2013 r. poz. 1245) zarządza się, co następuje:
Rozdział 1
Przepisy ogólne
§ 1. [Dokumentacja]
1) dokumentację indywidualną – odnoszącą się do poszczególnych pacjentów korzystających ze świadczeń zdrowotnych;
2) dokumentację zbiorczą – odnoszącą się do ogółu pacjentów lub określonych grup pacjentów korzystających ze świadczeń zdrowotnych.
2. Dokumentacja indywidualna obejmuje:
1) dokumentację indywidualną wewnętrzną – przeznaczoną na potrzeby podmiotu udzielającego świadczeń zdrowotnych;
2) dokumentację indywidualną zewnętrzną – przeznaczoną na potrzeby pacjenta korzystającego ze świadczeń zdrowotnych udzielanych przez podmiot.
3. Dokumentację indywidualną wewnętrzną stanowią w szczególności:
1) historia zdrowia i choroby;
2) historia choroby;
3) karta noworodka;
4) karta indywidualnej opieki pielęgniarskiej;
5) karta indywidualnej opieki prowadzonej przez położną;
6) karta wizyty patronażowej;
7) karta wywiadu środowiskowo-rodzinnego.
4. Dokumentację indywidualną zewnętrzną stanowią w szczególności:
1) skierowanie do szpitala lub innego podmiotu;
2) skierowanie na badanie diagnostyczne lub konsultację;
3) zaświadczenie, orzeczenie, opinia lekarska;
4) karta przebiegu ciąży;
5) karta informacyjna z leczenia szpitalnego;
6) informacja dla lekarza podstawowej opieki zdrowotnej o rozpoznaniu, sposobie leczenia, rokowaniu, ordynowanych produktach leczniczych lub środkach spożywczych specjalnego przeznaczenia żywieniowego, w tym o okresie ich stosowania i dawkowania, oraz wyznaczonych wizytach kontrolnych, będąca podstawą kontynuowania leczenia farmakologicznego zastosowanego przez lekarza w poradni specjalistycznej.
5. W dokumentacji indywidualnej wewnętrznej dokonuje się wpisu o wydaniu i treści dokumentacji indywidualnej zewnętrznej lub załącza jej kopie.
2. Każdy wpis w dokumentacji opatruje się datą i oznaczeniem osoby dokonującej wpisu zgodnie z § 9 ust. 1 pkt 3.
3. Wpis dokonany w dokumentacji nie może być z niej usunięty, a jeżeli został dokonany błędnie, zamieszcza się przy nim adnotację o przyczynie błędu oraz datę i oznaczenie osoby dokonującej adnotacji zgodnie z § 9 ust. 1 pkt 3.
2. Jeżeli nie jest możliwe ustalenie tożsamości pacjenta, w dokumentacji dokonuje się oznaczenia „NN” i podaje się przyczynę i okoliczności uniemożliwiające ustalenie tożsamości.
3. Do dokumentacji indywidualnej wewnętrznej włącza się kopie dokumentacji przedstawionej przez pacjenta lub odnotowuje się zawarte w niej informacje istotne dla procesu diagnostycznego, leczniczego lub pielęgnacyjnego.
4. Dokument włączony do dokumentacji indywidualnej wewnętrznej nie może być z niej usunięty.
2. Numer statystyczny, o którym mowa w ust. 1, składa się z pięciu znaków, przy czym po trzech pierwszych znakach czwarty znak stanowi znak kropki. W przypadku gdy rozpoznanie ma trzyznakowe rozwinięcie, należy podać trzy znaki.
1) oświadczenie pacjenta o upoważnieniu osoby bliskiej do uzyskiwania informacji o jego stanie zdrowia i udzielonych świadczeniach zdrowotnych, w którym wskazuje on imię i nazwisko osoby bliskiej oraz dane umożliwiające kontakt z tą osobą, albo oświadczenie o braku takiego upoważnienia;
2) oświadczenie pacjenta o upoważnieniu osoby bliskiej do uzyskiwania dokumentacji, w którym wskazuje on imię i nazwisko osoby bliskiej, albo oświadczenie o braku takiego upoważnienia;
3) oświadczenie pacjenta o wyrażeniu zgody albo zezwolenie sądu opiekuńczego na przeprowadzenie badania lub udzielenie innego świadczenia zdrowotnego na zasadach określonych w rozdziale 5 ustawy z dnia 6 listopada 2008 r. o prawach pacjenta i Rzeczniku Praw Pacjenta, zwanej dalej „ustawą”;
4) oświadczenie pacjenta o wyrażeniu zgody na udostępnienie dokumentacji zakładowi ubezpieczeń, w przypadku gdy zakład ubezpieczeń wystąpi o tę dokumentację.
2. Skierowanie, o którym mowa w ust. 1, zawiera:
1) oznaczenie podmiotu wystawiającego skierowanie zgodnie z § 9 ust. 1 pkt 1;
2) oznaczenie pacjenta zgodnie z art. 25 pkt 1 ustawy;
3) oznaczenie rodzaju podmiotu, do którego kieruje się pacjenta na badanie lub konsultację;
4) inne informacje lub dane, w szczególności rozpoznanie ustalone przez lekarza kierującego lub wyniki badań diagnostycznych, w zakresie niezbędnym do przeprowadzenia badania lub konsultacji;
5) datę wystawienia skierowania;
6) oznaczenie osoby kierującej na badanie lub konsultację zgodnie z § 9 ust. 1 pkt 3.
3. Podmiot przeprowadzający badanie lub konsultację przekazuje podmiotowi, który wystawił skierowanie, wyniki tych badań lub konsultacji.
1) oznaczenie podmiotu:
a) nazwę podmiotu,
b) kod identyfikacyjny, zwany dalej „kodem resortowym”, stanowiący część I systemu resortowych kodów identyfikacyjnych, o którym mowa w przepisach wydanych na podstawie art. 105 ust. 5 ustawy z dnia 15 kwietnia 2011 r. o działalności leczniczej (Dz. U. z 2013 r. poz. 217, z późn. zm.1)), zwanej dalej „ustawą o działalności leczniczej”,
c) nazwę i adres przedsiębiorstwa podmiotu – w przypadku podmiotu leczniczego,
d) nazwę jednostki organizacyjnej oraz jej kod resortowy stanowiący część V systemu resortowych kodów identyfikacyjnych – w przypadku podmiotu leczniczego, w którego strukturze organizacyjnej wyodrębniono jednostki organizacyjne,
e) nazwę komórki organizacyjnej, w której udzielono świadczeń zdrowotnych, oraz jej kod resortowy stanowiący część VII systemu resortowych kodów identyfikacyjnych – w przypadku podmiotu leczniczego, w którego strukturze organizacyjnej wyodrębniono komórki organizacyjne;
2) oznaczenie pacjenta zgodnie z art. 25 pkt 1 ustawy;
3) oznaczenie osoby udzielającej świadczeń zdrowotnych oraz kierującej na badanie, konsultację lub leczenie:
a) nazwisko i imię,
b) tytuł zawodowy,
c) uzyskane specjalizacje,
d) numer prawa wykonywania zawodu – w przypadku lekarza, pielęgniarki i położnej,
e) podpis i pieczęć osoby wymienionej w lit. d;
4) datę dokonania wpisu;
5) informacje dotyczące stanu zdrowia i choroby oraz procesu diagnostycznego, leczniczego, pielęgnacyjnego lub rehabilitacji, w szczególności:
a) opis udzielonych świadczeń zdrowotnych,
b) rozpoznanie choroby, problemu zdrowotnego, urazu lub rozpoznanie ciąży,
c) zalecenia,
d) informacje o wydanych orzeczeniach, opiniach lub zaświadczeniach lekarskich,
e) informacje o produktach leczniczych wraz z dawkowaniem lub o wyrobach medycznych zapisanych pacjentowi na receptach;
6) inne informacje wynikające z odrębnych przepisów.
2. W przypadku dokumentacji prowadzonej w postaci elektronicznej oznaczenie osoby udzielającej świadczeń zdrowotnych zawiera dane, o których mowa w ust. 1 pkt 3 lit. a-d, oraz może zawierać podpis elektroniczny.
Rozdział 2
Dokumentacja podmiotu leczniczego
§ 11. [Dokumentacje prowadzone przez podmiot leczniczy prowadzący szpital]
1) dokumentację indywidualną wewnętrzną w formie historii choroby lub karty noworodka;
2) dokumentację zbiorczą wewnętrzną w formie:
a) księgi głównej przyjęć i wypisów,
b) księgi odmów przyjęć i porad ambulatoryjnych udzielanych w izbie przyjęć,
c) listy oczekujących na udzielenie świadczenia zdrowotnego finansowanego ze środków publicznych,
d) księgi chorych oddziału,
e) księgi raportów lekarskich,
f) księgi raportów pielęgniarskich,
g) księgi zabiegów,
h) księgi bloku operacyjnego albo sali operacyjnej,
i) księgi bloku porodowego albo sali porodowej,
j) księgi noworodków,
k) księgi pracowni diagnostycznej;
3) dokumentację indywidualną zewnętrzną w formie karty informacyjnej z leczenia szpitalnego, skierowania lub zlecenia na świadczenia zdrowotne realizowane poza szpitalem oraz z dokumentacji dla celów określonych w odrębnych przepisach;
4) dokumentację zbiorczą zewnętrzną składającą się z dokumentacji prowadzonej dla celów określonych w odrębnych przepisach.
2. W przypadku gdy leczenie pacjenta wymaga wielokrotnego udzielania tego samego świadczenia zdrowotnego w tej samej komórce organizacyjnej szpitala, dopuszcza się dokonywanie kolejnych wpisów w historii choroby założonej przy przyjęciu pacjenta po raz pierwszy.
1) przyjęcia pacjenta do szpitala;
2) przebiegu hospitalizacji;
3) wypisania pacjenta ze szpitala.
1) kartę indywidualnej opieki pielęgniarskiej;
2) kartę indywidualnej opieki prowadzonej przez położną;
3) kartę obserwacji lub kartę obserwacji przebiegu porodu;
4) kartę gorączkową w sytuacji wynikającej ze stanu zdrowia;
5) kartę zleceń lekarskich;
6) kartę przebiegu znieczulenia, jeżeli było wykonane w związku z udzielonymi świadczeniami zdrowotnymi;
7) kartę zabiegów fizjoterapeutycznych, jeżeli były wykonane;
8) kartę medycznych czynności ratunkowych w przypadku przewiezienia pacjenta do podmiotu leczniczego;
9) kartę informacyjną z leczenia szpitalnego, dołączaną po wypisaniu pacjenta ze szpitala;
10) wyniki badań diagnostycznych, jeżeli nie zostały wpisane w historii choroby;
11) wyniki konsultacji, jeżeli nie zostały wpisane w historii choroby;
12) protokół operacyjny, jeżeli była wykonana operacja.
2. Każdy z dokumentów dodatkowych, o których mowa w ust. 1, zawiera co najmniej imię, nazwisko oraz numer PESEL pacjenta – jeżeli został nadany, w przypadku noworodka – numer PESEL matki, a w przypadku braku numeru PESEL – serię i numer dokumentu potwierdzającego tożsamość.
3. Do historii choroby dołącza się oświadczenia pacjenta, o których mowa w § 7, jeżeli nie zostały zamieszczone wcześniej w historii choroby.
4. Do historii choroby dołącza się na czas pobytu pacjenta w szpitalu:
1) dokumentację indywidualną zewnętrzną udostępnioną przez pacjenta, w szczególności kartę przebiegu ciąży, karty informacyjne z leczenia szpitalnego, zaświadczenia, orzeczenia, opinie lekarskie, jeżeli są istotne dla procesu diagnostycznego, leczniczego lub pielęgnacyjnego;
2) dokumentację indywidualną pacjenta prowadzoną przez inne komórki organizacyjne szpitala i dokumentację archiwalną szpitala dotyczącą poprzednich hospitalizacji pacjenta, jeżeli są istotne dla procesu diagnostycznego, leczniczego lub pielęgnacyjnego;
3) wyniki wcześniejszych badań diagnostycznych, udostępnione przez pacjenta, o ile są istotne dla procesu diagnostycznego lub leczniczego.
5. Oryginały dokumentów, o których mowa w ust. 4 pkt 1 i 3, zwraca się za pokwitowaniem pacjentowi przy wypisie, sporządzając ich kopie, które pozostawia się w dokumentacji wewnętrznej szpitala.
1) numer w księdze głównej przyjęć i wypisów, pod którym dokonano wpisu o przyjęciu pacjenta do szpitala;
2) numer w księdze chorych oddziału, pod którym dokonano wpisu o przyjęciu pacjenta;
3) tryb przyjęcia;
4) datę przyjęcia pacjenta do szpitala ze wskazaniem roku, miesiąca, dnia oraz godziny i minuty w systemie 24-godzinnym;
5) istotne dane z wywiadu lekarskiego i badania przedmiotowego przy przyjęciu pacjenta do szpitala oraz ewentualnych obserwacji, wyniki badań dodatkowych i dane o postępowaniu lekarskim przy przyjęciu do szpitala oraz uzasadnienie przyjęcia;
6) rozpoznanie wstępne ustalone przez lekarza przyjmującego;
7) oznaczenie lekarza przyjmującego zgodnie z § 9 ust. 1 pkt 3.
2. W przypadku przyjęcia pacjenta do szpitala na podstawie skierowania skierowanie dołącza się do historii choroby.
3. Skierowanie, o którym mowa w ust. 2, zawiera:
1) oznaczenie podmiotu wystawiającego skierowanie zgodnie z § 9 ust. 1 pkt 1;
2) oznaczenie pacjenta zgodnie z art. 25 pkt 1 ustawy;
3) rozpoznanie ustalone przez lekarza albo położną wystawiających skierowanie;
4) inne informacje, w szczególności wyniki badań diagnostycznych, w zakresie niezbędnym do udzielenia świadczenia zdrowotnego;
5) datę wystawienia skierowania;
6) oznaczenie lekarza albo położnej wystawiających skierowanie zgodnie z § 9 ust. 1 pkt 3.
1) dane uzyskane z wywiadu lekarskiego i badania przedmiotowego;
2) wyniki badań diagnostycznych lub konsultacji;
3) informacje na temat stopnia natężenia bólu, działań podjętych w zakresie leczenia bólu oraz skuteczności tego leczenia w przypadkach wymagających monitorowania bólu.
2. Do historii choroby w części, o której mowa w ust. 1, dołącza się:
1) wyniki obserwacji stanu zdrowia pacjenta w formie karty obserwacji lub wyniki obserwacji przebiegu porodu w formie karty obserwacji przebiegu porodu;
2) informacje o zleceniach lekarskich oraz ich wykonaniu w formie karty zleceń lekarskich;
3) informacje dotyczące procesu pielęgnowania, czynności pielęgniarskich lub położniczych w postaci karty indywidualnej opieki pielęgniarskiej lub karty indywidualnej opieki prowadzonej przez położną.
3. Wpisy w karcie obserwacji lub w karcie obserwacji przebiegu porodu są dokonywane przez lekarza, pielęgniarkę lub położną.
4. Wpisy w karcie zleceń lekarskich są dokonywane przez lekarza prowadzącego lub lekarza sprawującego opiekę nad pacjentem. Wpisy o wykonaniu zlecenia są dokonywane przez osobę wykonującą zlecenie.
5. Wpisy w karcie indywidualnej opieki pielęgniarskiej lub karcie indywidualnej opieki prowadzonej przez położną są dokonywane przez pielęgniarkę lub położną sprawującą opiekę nad pacjentem. Wpisy o wykonaniu zlecenia, czynności pielęgniarskiej lub położniczej są dokonywane przez osobę realizującą plan opieki.
6. Wpisy dotyczące monitorowania bólu są dokonywane przez lekarza, pielęgniarkę lub położną.
1) rozpoznanie kliniczne składające się z określenia choroby zasadniczej, będącej główną przyczyną hospitalizacji, chorób współistniejących i powikłań;
2) numery statystyczne chorób zasadniczych i chorób współistniejących, ustalone według Międzynarodowej Statystycznej Klasyfikacji Chorób i Problemów Zdrowotnych Rewizja Dziesiąta;
3) opis zastosowanego leczenia, wykonanych badań diagnostycznych i zabiegów oraz operacji, z podaniem numeru statystycznego procedury medycznej, ustalonego według Międzynarodowej Klasyfikacji Procedur Medycznych Rewizja Dziewiąta;
4) epikryzę;
5) adnotację o przyczynie i okolicznościach wypisania ze szpitala, o których mowa w art. 29 ustawy o działalności leczniczej;
6) datę wypisu.
1) datę zgonu pacjenta, ze wskazaniem roku, miesiąca, dnia oraz godziny i minuty w systemie 24-godzinnym;
2) opis słowny stanów chorobowych prowadzących do zgonu wraz z odstępami czasu pomiędzy ich wystąpieniem:
a) przyczynę wyjściową albo przyczynę zewnętrzną urazu lub zatrucia,
b) przyczynę wtórną,
c) przyczynę bezpośrednią;
3) protokół komisji stwierdzającej śmierć mózgową, jeżeli taka miała miejsce;
4) adnotację o wykonaniu lub niewykonaniu sekcji zwłok wraz z uzasadnieniem podjętej decyzji;
5) adnotację o pobraniu ze zwłok komórek, tkanek lub narządów.
2. Karta noworodka zawiera dane określone w § 9 ust. 1 pkt 1–4 oraz dodatkowo:
1) numer w księdze noworodków, pod którym dokonano wpisu o urodzeniu;
2) dane dotyczące matki noworodka:
a) imię i nazwisko,
b) adres zamieszkania,
c) wiek,
d) numer PESEL matki, a w przypadku braku numeru PESEL – serię i numer dokumentu potwierdzającego tożsamość matki,
e) grupę krwi i czynnik Rh;
3) dane dotyczące poprzednich ciąż i porodów matki noworodka:
a) liczbę ciąż i porodów, w tym liczbę dzieci żywo urodzonych lub martwo urodzonych,
b) datę poprzedniego porodu,
c) inne informacje dotyczące poprzedniego porodu;
4) dane dotyczące rodzeństwa noworodka: rok urodzenia, stan zdrowia, a w przypadku śmierci – przyczynę zgonu;
5) dane dotyczące obecnej ciąży i przebiegu porodu:
a) czas trwania ciąży (w tygodniach),
b) informacje dotyczące przebiegu porodu,
c) charakterystykę porodu (fizjologiczny, zabiegowy),
d) powikłania porodowe,
e) czas trwania poszczególnych okresów porodu;
6) dane dotyczące noworodka:
a) datę urodzenia, ze wskazaniem roku, miesiąca, dnia oraz godziny i minuty w systemie 24-godzinnym,
b) płeć,
c) masę ciała,
d) długość,
e) obwód głowy,
f) obwód klatki piersiowej,
g) ocenę według skali Apgar,
h) urazy okołoporodowe,
i) stwierdzone nieprawidłowości,
j) w przypadku martwego urodzenia – wskazanie, czy zgon nastąpił przed porodem, czy w trakcie porodu;
7) opis postępowania po urodzeniu (odśluzowanie, osuszanie, zaopatrzenie pępowiny, zastosowanie tlenu, intubacja, cewnikowanie żyły pępowinowej, masaż serca, sztuczna wentylacja oraz inne zastosowane produkty lecznicze);
8) informacje o przebiegu obserwacji w kolejnych dobach;
9) informacje o stanie noworodka w dniu wypisu;
10) informacje o wykonanych testach przesiewowych, szczepieniach i konsultacjach specjalistycznych;
11) datę wypisania, a w przypadku zgonu noworodka – datę zgonu, ze wskazaniem roku, miesiąca, dnia oraz godziny i minuty w systemie 24-godzinnym, oraz opis słowny stanów chorobowych prowadzących do zgonu wraz z odstępami czasu pomiędzy ich wystąpieniem.
2. Kartę informacyjną z leczenia szpitalnego podpisuje lekarz wypisujący i lekarz kierujący oddziałem.
3. Karta informacyjna z leczenia szpitalnego zawiera dane określone w § 9 ust. 1 pkt 1–4 oraz dodatkowo:
1) rozpoznanie choroby w języku polskim;
2) opis wyników badań diagnostycznych lub konsultacji;
3) opis zastosowanego leczenia, a w przypadku wykonania zabiegu lub operacji – datę wykonania;
4) wskazania dotyczące dalszego sposobu leczenia, żywienia, pielęgnowania lub trybu życia;
5) okres czasowej niezdolności do pracy orzeczony przy wypisie, a w miarę potrzeby – ocenę zdolności do wykonywania dotychczasowego zatrudnienia;
6) adnotacje o produktach leczniczych wraz z dawkowaniem i o wyrobach medycznych w ilościach odpowiadających ilościom na receptach wystawionych pacjentowi;
7) terminy planowanych konsultacji, na które wystawiono skierowania.
4. W przypadku, o którym mowa w art. 9 ust. 4 ustawy, dopuszcza się podanie rozpoznania w języku łacińskim.
5. W przypadku zgonu pacjenta karta informacyjna z leczenia szpitalnego zawiera dane, o których mowa w § 9 ust. 1 pkt 1–4, rozpoznanie choroby w języku polskim oraz dane, o których mowa w § 19 pkt 1, 2 i 4.
6. Dwa egzemplarze karty informacyjnej z leczenia szpitalnego są wydawane pacjentowi, jego przedstawicielowi ustawowemu albo osobie, o której mowa w § 7 pkt 2. Trzeci egzemplarz karty informacyjnej z leczenia szpitalnego jest dołączany do historii choroby.
7. W przypadku dokumentacji prowadzonej w postaci elektronicznej karta informacyjna z leczenia szpitalnego jest dołączana do historii choroby, a jej wydruk w postaci papierowej jest wydawany w dwóch egzemplarzach pacjentowi, jego przedstawicielowi ustawowemu albo osobie, o której mowa w § 7 pkt 2.
2. Lekarz wykonujący sekcję zwłok sporządza protokół badania sekcyjnego z ustalonym rozpoznaniem anatomopatologicznym, który jest przechowywany przez podmiot wykonujący sekcję oraz dołączany do historii choroby.
3. W przypadku dokumentacji prowadzonej w postaci papierowej protokół badania sekcyjnego jest sporządzany w dwóch egzemplarzach, z których jeden jest przechowywany przez podmiot wykonujący sekcję, a drugi jest dołączany do historii choroby.
4. Historię choroby wraz z protokołem badania sekcyjnego przekazuje się lekarzowi prowadzącemu lub lekarzowi wyznaczonemu przez lekarza kierującego oddziałem w celu porównania rozpoznania klinicznego i epikryzy z rozpoznaniem anatomopatologicznym. W przypadku rozbieżności między rozpoznaniem klinicznym i rozpoznaniem anatomopatologicznym lekarz dokonuje zwięzłej oceny przyczyn rozbieżności oraz podaje ostateczne rozpoznanie choroby zasadniczej, chorób współistniejących i powikłań.
2. W przypadku, o którym mowa w § 22 ust. 4, lekarz prowadzący lub inny wyznaczony lekarz przedstawia zakończoną i podpisaną przez siebie historię choroby do akceptacji i podpisu lekarzowi kierującemu oddziałem.
2. Komórka, o której mowa w ust. 1, po sprawdzeniu kompletności historii choroby lub karty noworodka, przekazuje historię choroby do archiwum szpitala.
3. W przypadku, o którym mowa w § 12 ust. 2, historia choroby jest przechowywana w komórce organizacyjnej udzielającej świadczenia zdrowotnego przez cały okres leczenia.
1) oznaczenie podmiotu zgodnie z § 9 ust. 1 pkt 1;
2) numer kolejny pacjenta w księdze;
3) datę przyjęcia pacjenta, ze wskazaniem roku, miesiąca, dnia oraz godziny i minuty w systemie 24-godzinnym;
4) imię i nazwisko, numer PESEL – jeżeli został nadany, w przypadku noworodka – numer PESEL matki, a w razie braku numeru PESEL – serię i numer dokumentu potwierdzającego tożsamość, oraz adres miejsca zamieszkania pacjenta;
5) kody resortowe komórek organizacyjnych, w których pacjent przebywał;
6) rozpoznanie wstępne;
7) rozpoznanie przy wypisie;
8) określenie rodzaju leczenia, w tym istotne badania diagnostyczne, wszystkie zabiegi i operacje;
9) datę wypisu, a w przypadku zgonu pacjenta – datę zgonu;
10) adnotację o miejscu, do którego pacjent został wypisany;
11) adnotację o zleceniu transportu sanitarnego, jeżeli zostało wydane;
12) adnotację o okolicznościach, o których mowa w art. 30 ust. 1 i 2 ustawy o działalności leczniczej;
13) przyczyny zgonu, z podaniem ich numerów statystycznych określonych według Międzynarodowej Statystycznej Klasyfikacji Chorób i Problemów Zdrowotnych Rewizja Dziesiąta;
14) informację o ewentualnym pobraniu opłat na zasadach określonych w odrębnych przepisach;
15) oznaczenie lekarza wypisującego zgodnie z § 9 ust. 1 pkt 3;
16) numer karty depozytowej zgodnie z przepisami wydanymi na podstawie art. 40 ustawy.
1) oznaczenie podmiotu zgodnie z § 9 ust. 1 pkt 1;
2) numer kolejny pacjenta w księdze;
3) imię i nazwisko, numer PESEL – jeżeli został nadany, w przypadku noworodka – numer PESEL matki, a w razie braku numeru PESEL – serię i numer dokumentu potwierdzającego tożsamość, oraz adres miejsca zamieszkania pacjenta;
4) oznaczenie lekarza kierującego zgodnie z § 9 ust. 1 pkt 3;
5) datę zgłoszenia się pacjenta, ze wskazaniem roku, miesiąca, dnia oraz godziny i minuty w systemie 24-godzinnym;
6) rozpoznanie ustalone przez lekarza kierującego albo adnotację o braku skierowania;
7) istotne dane z wywiadu lekarskiego i badania przedmiotowego oraz wyniki wykonanych badań diagnostycznych;
8) rozpoznanie choroby, problemu zdrowotnego lub urazu;
9) informację o udzielonych świadczeniach zdrowotnych oraz o produktach leczniczych wraz z dawkowaniem lub o wyrobach medycznych, w ilościach odpowiadających ilościom zapisanym na receptach wydanych pacjentowi;
10) datę odmowy przyjęcia pacjenta do szpitala, ze wskazaniem roku, miesiąca, dnia oraz godziny i minuty w systemie 24-godzinnym;
11) wskazanie powodu odmowy przyjęcia do szpitala;
12) adnotację o braku zgody pacjenta na pobyt w szpitalu potwierdzoną jego podpisem albo podpisem jego przedstawiciela ustawowego;
13) adnotację o miejscu, do którego pacjent został skierowany, wraz z adnotacją o zleceniu transportu sanitarnego, jeżeli zostało wydane;
14) oznaczenie lekarza zgodnie z § 9 ust. 1 pkt 3.
2. W przypadku odmowy przyjęcia do szpitala pacjent otrzymuje pisemną informację o rozpoznaniu choroby, problemu zdrowotnego lub urazu, wynikach przeprowadzonych badań, przyczynie odmowy przyjęcia do szpitala, udzielonych świadczeniach zdrowotnych oraz ewentualnych zaleceniach.
3. W przypadku gdy pacjent odmawia podpisania adnotacji o braku zgody, o której mowa w ust. 1 pkt 12, informację o tym zamieszcza się w księdze.
1) oznaczenie podmiotu zgodnie z § 9 ust. 1 pkt 1;
2) numer pacjenta w księdze;
3) datę przyjęcia, ze wskazaniem roku, miesiąca, dnia oraz godziny i minuty w systemie 24-godzinnym;
4) numer pacjenta w księdze głównej przyjęć i wypisów;
5) imię i nazwisko oraz numer PESEL pacjenta – jeżeli został nadany, w przypadku noworodka – numer PESEL matki, a w razie braku numeru PESEL – serię i numer dokumentu potwierdzającego tożsamość matki;
6) oznaczenie lekarza prowadzącego zgodnie z § 9 ust. 1 pkt 3;
7) datę i godzinę wypisu, przeniesienia do innego oddziału albo zgonu pacjenta;
8) rozpoznanie wstępne;
9) rozpoznanie przy wypisie albo adnotację o wystawieniu karty zgonu;
10) adnotację o miejscu, do którego pacjent został wypisany;
11) oznaczenie lekarza wypisującego zgodnie z § 9 ust. 1 pkt 3 lit. a–d.
1) oznaczenie podmiotu zgodnie z § 9 ust. 1 pkt 1;
2) numer kolejny wpisu;
3) datę sporządzenia raportu;
4) treść raportu, w szczególności imię, nazwisko pacjenta i numer PESEL, a w razie potrzeby inne dane pozwalające na ustalenie tożsamości pacjenta, opis zdarzenia, jego okoliczności i podjęte działania;
5) oznaczenie lekarza dokonującego wpisu zgodnie z § 9 ust. 1 pkt 3.
1) oznaczenie podmiotu zgodnie z § 9 ust. 1 pkt 1;
2) numer kolejny wpisu;
3) treść raportu, w szczególności imię i nazwisko pacjenta, a w razie potrzeby inne dane pozwalające na ustalenie tożsamości pacjenta, opis zdarzenia, jego okoliczności i podjęte działania;
4) statystykę oddziału, w tym liczbę osób przyjętych, wypisanych, zmarłych;
5) datę sporządzenia raportu;
6) oznaczenie pielęgniarki lub położnej dokonującej wpisu zgodnie z § 9 ust. 1 pkt 3.
1) oznaczenie podmiotu zgodnie z § 9 ust. 1 pkt 1;
2) numer kolejny pacjenta w księdze;
3) datę wykonania zabiegu;
4) imię i nazwisko oraz numer PESEL pacjenta – jeżeli został nadany, w przypadku noworodka – numer PESEL matki, a w razie braku numeru PESEL – serię i numer dokumentu potwierdzającego tożsamość;
5) oznaczenie lekarza zlecającego zabieg, zgodnie z § 9 ust. 1 pkt 3 lit. a-d, a w przypadku gdy zlecającym jest inny podmiot – także oznaczenie tego podmiotu zgodnie z § 9 ust. 1 pkt 1;
6) adnotację o rodzaju zabiegu i jego przebiegu;
7) oznaczenie lekarza albo innej osoby uprawnionej do udzielania świadczeń zdrowotnych wykonującej zabieg, zgodnie z § 9 ust. 1 pkt 3.
1) oznaczenie podmiotu zgodnie z § 9 ust. 1 pkt 1;
2) numer kolejny pacjenta w księdze;
3) imię i nazwisko oraz numer PESEL pacjenta – jeżeli został nadany, w przypadku noworodka – numer PESEL matki, a w razie braku numeru PESEL – serię i numer dokumentu potwierdzającego tożsamość;
4) kod resortowy komórki organizacyjnej, w której pacjent przebywał;
5) rozpoznanie przedoperacyjne;
6) oznaczenie lekarza kierującego na zabieg albo operację, zgodnie z § 9 ust. 1 pkt 3 lit. a-d, a w przypadku gdy kierującym jest inny podmiot – także oznaczenie tego podmiotu zgodnie z § 9 ust. 1 pkt 1;
7) oznaczenie lekarza kwalifikującego pacjenta do zabiegu albo operacji zgodnie z § 9 ust. 1 pkt 3 lit. a-d;
8) datę rozpoczęcia oraz zakończenia zabiegu albo operacji, ze wskazaniem roku, miesiąca, dnia oraz godziny i minuty w systemie 24-godzinnym;
9) adnotacje o rodzaju i przebiegu zabiegu albo operacji;
10) szczegółowy opis zabiegu albo operacji wraz z rozpoznaniem pooperacyjnym;
11) zlecone badania diagnostyczne;
12) rodzaj znieczulenia zastosowanego u pacjenta i jego szczegółowy opis oraz oznaczenie lekarza anestezjologa zgodnie z § 9 ust. 1 pkt 3;
13) oznaczenie osób wchodzących odpowiednio w skład zespołu operacyjnego, zespołu zabiegowego, zespołu anestezjologicznego, zgodnie z § 9 ust. 1 pkt 3, z wyszczególnieniem osoby kierującej wykonaniem operacji albo zabiegu.
1) oznaczenie podmiotu zgodnie z § 9 ust. 1 pkt 1;
2) numer kolejny pacjentki w księdze;
3) imię i nazwisko oraz numer PESEL pacjentki, a w razie braku numeru PESEL – serię i numer dokumentu potwierdzającego tożsamość;
4) oznaczenie grupy krwi i czynnika Rh pacjentki;
5) kod resortowy komórki organizacyjnej, w której pacjentka przebywała;
6) rozpoznanie wstępne i ostateczne;
7) informację o zastosowanych produktach leczniczych;
8) określenie rodzaju znieczulenia zastosowanego u pacjentki, jeżeli było wykonane, i jego szczegółowy opis oraz oznaczenie lekarza anestezjologa zgodnie z § 9 ust. 1 pkt 3;
9) datę przyjęcia pacjentki na blok porodowy albo salę porodową, ze wskazaniem roku, miesiąca, dnia oraz godziny i minuty w systemie 24-godzinnym;
10) datę porodu, ze wskazaniem roku, miesiąca, dnia oraz godziny i minuty w systemie 24-godzinnym;
11) czas trwania poszczególnych okresów porodu;
12) szczegółowy opis przebiegu porodu;
13) datę wypisania pacjentki z bloku porodowego albo sali porodowej, ze wskazaniem roku, miesiąca, dnia oraz godziny i minuty w systemie 24-godzinnym;
14) adnotację o miejscu, do którego pacjentka została wypisana z bloku porodowego albo sali porodowej;
15) oznaczenie lekarza albo położnej przyjmującej poród zgodnie z § 9 ust. 1 pkt 3.
1) oznaczenie podmiotu zgodnie z § 9 ust. 1 pkt 1;
2) numer kolejny noworodka w księdze;
3) imię i nazwisko oraz numer PESEL matki noworodka, a w razie braku numeru PESEL – serię i numer dokumentu potwierdzającego tożsamość;
4) datę urodzenia noworodka, ze wskazaniem roku, miesiąca, dnia oraz godziny i minuty w systemie 24-godzinnym;
5) dane dotyczące noworodka:
a) płeć,
b) masę ciała,
c) długość ciała,
d) ocenę według skali Apgar;
6) datę wypisu noworodka, a w przypadku zgonu – datę zgonu, ze wskazaniem roku, miesiąca, dnia oraz godziny i minuty w systemie 24-godzinnym, oraz przyczynę zgonu.
2. W księdze noworodków wpisuje się noworodki urodzone w szpitalu.
1) oznaczenie podmiotu zgodnie z § 9 ust. 1 pkt 1;
2) numer kolejny pacjenta w księdze;
3) datę wpisu i datę wykonania badania;
4) imię i nazwisko, numer PESEL pacjenta – jeżeli został nadany, w przypadku noworodka – numer PESEL matki, a w razie braku numeru PESEL – serię i numer dokumentu potwierdzającego tożsamość matki, oraz adres miejsca zamieszkania pacjenta;
5) kod resortowy komórki organizacyjnej zlecającej badanie, a w przypadku gdy zlecającym jest inny podmiot – także oznaczenie tego podmiotu zgodnie z § 9 ust. 1 pkt 1;
6) oznaczenie lekarza zlecającego badanie zgodnie z § 9 ust. 1 pkt 3 lit. a-d;
7) adnotację o rodzaju badania;
8) oznaczenie osoby wykonującej badanie zgodnie z § 9 ust. 1 pkt 3.
2. Do prowadzenia dokumentacji w zakładzie lecznictwa uzdrowiskowego stosuje się odpowiednio przepisy właściwe dla rodzaju działalności leczniczej wykonywanej w tym zakładzie.
1) dokumentację indywidualną wewnętrzną w formie historii choroby;
2) dokumentację zbiorczą w formie:
a) księgi głównej przyjęć i wypisów,
b) listy oczekujących na udzielenie świadczenia zdrowotnego finansowanego ze środków publicznych,
c) księgi chorych oddziału,
d) księgi zabiegów,
e) księgi bloku operacyjnego lub sali operacyjnej.
2. W przypadku, o którym mowa w ust. 1, do historii choroby dołącza się dokumenty dodatkowe, w szczególności:
1) kartę obserwacji;
2) kartę gorączkową;
3) kartę zleceń lekarskich;
4) kartę przebiegu znieczulenia, jeżeli było wykonane w związku z udzielonymi świadczeniami zdrowotnymi;
5) wyniki badań diagnostycznych;
6) protokół operacyjny, jeżeli była wykonana operacja.
3. Przepisy § 12, § 13, § 14 ust. 2–5, § 16–19, § 21–25 i § 27–31 stosuje się odpowiednio.
4. Przepisy ust. 1–3 stosuje się także w komórce organizacyjnej podmiotu leczniczego, w której czas pobytu pacjenta niezbędny do udzielenia świadczenia zdrowotnego nie przekracza 24 godzin.
1) dokumentację indywidualną wewnętrzną w formie historii zdrowia i choroby;
2) dokumentację indywidualną zewnętrzną, o której mowa w § 1 ust. 4 pkt 1–4;
3) dokumentację zbiorczą w formie:
a) księgi przyjęć,
b) kartoteki środowisk epidemiologicznych,
c) księgi pracowni diagnostycznej,
d) księgi zabiegów prowadzonej odrębnie dla każdego gabinetu zabiegowego,
e) księgi porad ambulatoryjnych dla nocnej i świątecznej pomocy lekarskiej i pielęgniarskiej,
f) listy oczekujących na udzielenie świadczenia zdrowotnego finansowanego ze środków publicznych.
2. Jeżeli jest to uzasadnione rodzajem udzielanych świadczeń zdrowotnych, historię zdrowia i choroby zakłada się również w określonej komórce organizacyjnej podmiotu, o którym mowa w § 37.
1) ogólnego stanu zdrowia, chorób, problemów zdrowotnych lub urazów;
2) porad ambulatoryjnych lub wizyt domowych;
3) opieki środowiskowej, w tym wizyt patronażowych.
2. W przypadku gdy pacjent posiada szczególne uprawnienia do świadczeń opieki zdrowotnej, o których mowa w art. 43–46 ustawy z dnia 27 sierpnia 2004 r. o świadczeniach opieki zdrowotnej finansowanych ze środków publicznych (Dz. U. z 2008 r. Nr 164, poz. 1027, z późn. zm.2)), w historii zdrowia i choroby zamieszcza się adnotację o tym fakcie wraz z numerem dokumentu potwierdzającego przysługujące uprawnienia.
3. Historia zdrowia i choroby w części dotyczącej ogólnego stanu zdrowia, chorób, problemów zdrowotnych lub urazów zawiera w szczególności informacje o:
1) przebytych chorobach;
2) chorobach przewlekłych;
3) pobytach w szpitalu, sanatorium;
4) zabiegach lub operacjach;
5) szczepieniach i stosowanych surowicach;
6) uczuleniach;
7) obciążeniach dziedzicznych.
4. Historia zdrowia i choroby w części dotyczącej porad ambulatoryjnych lub wizyt domowych zawiera:
1) datę porady ambulatoryjnej lub wizyty domowej;
2) dane z wywiadu i badania przedmiotowego;
3) rozpoznanie choroby, problemu zdrowotnego lub urazu;
4) informację o zleconych badaniach diagnostycznych lub konsultacjach;
5) adnotacje o zaleconych zabiegach oraz produktach leczniczych wraz z dawkowaniem lub wyrobach medycznych, w ilościach odpowiadających ilościom zapisanym na receptach wydanych pacjentowi;
6) oryginał lub kopię wyników badań diagnostycznych lub konsultacji lub ich dokładny opis;
7) opis udzielonych świadczeń zdrowotnych;
8) adnotacje o orzeczonym okresie czasowej niezdolności do pracy;
9) oznaczenie lekarza zgodnie z § 9 ust. 1 pkt 3.
5. Historia zdrowia i choroby w części dotyczącej opieki środowiskowej zawiera:
1) opis środowiska epidemiologicznego;
2) datę rozpoczęcia i zakończenia opieki pielęgniarskiej lub położniczej;
3) rodzaj i zakres czynności pielęgniarki lub położnej dotyczących pacjenta i jego środowiska, w szczególności rozpoznanie problemów pielęgnacyjnych i psychospołecznych, plan opieki pielęgniarskiej lub położniczej oraz adnotacje związane z wykonywaniem czynności, w tym wynikających ze zleceń lekarskich;
4) oznaczenie pielęgniarki środowiskowej lub położnej zgodnie z § 9 ust. 1 pkt 3.
6. Do historii zdrowia i choroby dołącza się kopie kart informacyjnych z leczenia szpitalnego oraz odpisy lub kopie innej dokumentacji udostępnione przez pacjenta.
1) informacje o ogólnym stanie zdrowia;
2) informacje o poradach ambulatoryjnych lub wizytach domowych.
2. Karta przebiegu ciąży w części dotyczącej ogólnego stanu zdrowia zawiera informacje, o których mowa w § 39 ust. 3, oraz dodatkowo:
1) oznaczenie grupy krwi;
2) datę ostatniej miesiączki;
3) przybliżony termin porodu;
4) wynik pomiaru masy ciała przed ciążą lub w momencie rozpoznania ciąży;
5) wzrost;
6) liczbę poprzednich ciąż i porodów, w tym liczbę dzieci żywo urodzonych lub martwo urodzonych;
7) czynniki ryzyka dla przebiegu ciąży i porodu z uwzględnieniem powikłań ciąż i przebytych porodów;
8) opis wyniku badania ginekologicznego w momencie rozpoznania ciąży;
9) datę rozpoznania ciąży – datę pierwszej wizyty w związku z ciążą;
10) wyniki badań diagnostycznych zleconych w związku z zajściem w ciążę.
3. Karta przebiegu ciąży w części dotyczącej porad ambulatoryjnych lub wizyt domowych zawiera informacje, o których mowa w § 39 ust. 4, oraz dodatkowo:
1) każdorazowo wynik pomiaru masy ciała oraz ciśnienia tętniczego;
2) każdorazowo dokonaną ocenę czynników ryzyka dla przebiegu ciąży i porodu;
3) kwalifikację do odpowiedniego poziomu opieki perinatalnej.
1) oznaczenie podmiotu zgodnie z § 9 ust. 1 pkt 1;
2) numer kolejny wpisu;
3) datę i godzinę zgłoszenia się pacjenta;
4) imię i nazwisko, numer PESEL – jeżeli został nadany, w przypadku noworodka – numer PESEL matki, a w razie braku numeru PESEL – serię i numer dokumentu potwierdzającego tożsamość, oraz adres miejsca zamieszkania pacjenta;
5) oznaczenie osoby udzielającej świadczenia zdrowotnego zgodnie z § 9 ust. 1 pkt 3 lit. a-d;
6) rodzaj udzielonego świadczenia zdrowotnego;
7) imię i nazwisko oraz podpis osoby dokonującej wpisu.
1) oznaczenie podmiotu zgodnie z § 9 ust. 1 pkt 1;
2) oznaczenie pacjenta zgodnie z art. 25 pkt 1 ustawy;
3) oznaczenie środowiska epidemiologicznego, w szczególności opis środowiska epidemiologicznego, i adres;
4) dane osób zamieszkujących wspólnie z pacjentem, ich nazwiska i imiona oraz daty urodzenia;
5) ocenę warunków socjalnych w środowisku, jeżeli mogą mieć znaczenie dla stanu zdrowia pacjenta.
1) indywidualną wewnętrzną w formie historii zdrowia i choroby zgodnie z § 39;
2) wewnętrzną zbiorczą w formie:
a) księgi przyjęć prowadzonej zgodnie z § 41,
b) księgi pracowni diagnostycznej prowadzonej zgodnie z § 34,
c) księgi zabiegów prowadzonej odrębnie dla każdego gabinetu zabiegowego zgodnie z § 30,
d) księgi izby chorych.
1) numer kolejny wpisu;
2) datę przyjęcia do izby chorych;
3) oznaczenie pacjenta zgodnie z art. 25 pkt 1 ustawy;
4) rozpoznanie wstępne;
5) wywiad i badanie przedmiotowe;
6) codzienne obserwacje;
7) epikryzę wypisową i rozpoznanie ostateczne;
8) datę wypisania z izby chorych;
9) liczbę dni pobytu w izbie chorych;
10) zalecenia lekarskie, zwolnienia, wystawione skierowania.
2. Karta medycznych czynności ratunkowych jest wystawiana w dwóch egzemplarzach, z których jeden jest wydawany pacjentowi albo jego przedstawicielowi ustawowemu, a w przypadku przewiezienia pacjenta do podmiotu leczniczego – jest przekazywany temu podmiotowi leczniczemu.
1) zbiorczą w formie księgi pracowni;
2) indywidualną w formie karty zlecenia.
2. Księga pracowni, opatrzona numerem księgi, zawiera:
1) oznaczenie podmiotu zgodnie z § 9 ust. 1 pkt 1;
2) oznaczenie pacjenta zgodnie z art. 25 pkt 1 ustawy;
3) oznaczenie lekarza zlecającego zgodnie z § 9 ust. 1 pkt 3 lit. a, b i d;
4) datę przyjęcia zlecenia i datę jego zakończenia;
5) rodzaj zleconej pracy;
6) oznaczenie osoby wykonującej zlecenie zgodnie z § 9 ust. 1 pkt 3.
3. Karta zlecenia zawiera informacje wymienione w ust. 2 oraz dodatkowo:
1) opis zleconej pracy, w tym diagram zębowy;
2) dane o użytych materiałach;
3) oznaczenie osoby wykonującej zlecenie zgodnie z § 9 ust. 1 pkt 3;
4) oznaczenie kierownika pracowni zgodnie z § 9 ust. 1 pkt 3.
4. Do karty zlecenia dołącza się zlecenie lekarza.
1) zbiorczą w formie księgi zabiegów leczniczych;
2) indywidualną w formie karty pacjenta.
2. Księga zabiegów leczniczych, opatrzona numerem księgi, zawiera:
1) oznaczenie podmiotu zgodnie z § 9 ust. 1 pkt 1;
2) numer kolejny pacjenta w księdze;
3) imię i nazwisko oraz numer PESEL pacjenta – jeżeli został nadany, w przypadku noworodka – numer PESEL matki, a w razie braku numeru PESEL – serię i numer dokumentu potwierdzającego tożsamość;
4) datę zabiegu leczniczego;
5) rodzaj wykonanego zabiegu leczniczego.
3. Karta pacjenta zawiera informacje wymienione w ust. 2 oraz dodatkowo:
1) dane o programie rehabilitacji i jego wykonaniu;
2) oznaczenie lekarza zlecającego zabieg leczniczy zgodnie z § 9 ust. 1 pkt 3 lit. a-d;
3) oznaczenie osób wchodzących w skład zespołu wykonującego zabieg leczniczy zgodnie z § 9 ust. 1 pkt 3.
4. Do karty pacjenta dołącza się zlecenie lekarza zlecającego zabieg leczniczy.
Rozdział 3
Dokumentacja lekarza udzielającego świadczeń zdrowotnych w ramach praktyki zawodowej
§ 51. [Dokonywanie wpisów w dokumentacji przez lekarza]
Rozdział 4
Dokumentacja pielęgniarki i położnej udzielających świadczeń zdrowotnych w ramach praktyki zawodowej
§ 52. [Dokonywanie wpisów w dokumentacji przez pielęgniarkę]
Rozdział 5
Dokumentacja prowadzona przez lekarza podstawowej opieki zdrowotnej, pielęgniarkę lub higienistkę szkolną udzielających świadczeń zdrowotnych uczniom
§ 54. [Dokumentacja prowadzona przez lekarza, pielęgniarkę lub higienistkę szkolną]
2. Pielęgniarka lub higienistka szkolna udzielająca świadczeń zdrowotnych uczniom prowadzi indywidualną dokumentację ucznia oraz dokumentację zbiorczą dotyczącą uczniów uczęszczających do jednej klasy.
1) informacje dotyczące stanu zdrowia i istotnych chorób oraz problemów zdrowotnych ucznia, w szczególności występujących w okresie 12 miesięcy przed badaniem;
2) informacje o problemach zgłaszanych przez przedstawiciela ustawowego ucznia;
3) informacje wychowawcy ucznia mające istotne znaczenie dla oceny stanu zdrowia, w szczególności o zachowaniu ucznia, osiąganych wynikach w nauce, wykazywanych uzdolnieniach, sprawności fizycznej, absencji szkolnej, relacji z rówieśnikami, ewentualnych problemach szkolnych;
4) informacje pielęgniarki lub higienistki szkolnej o uczniu, w szczególności wyniki testów przesiewowych oraz informacje dotyczące wysokości i masy ciała ucznia, funkcjonowania narządu wzroku i słuchu, rozwoju układu ruchu, ciśnienia tętniczego krwi;
5) wyniki badania lekarskiego ucznia, w szczególności dotyczące wzrastania i rozwoju ucznia, stanu odżywienia, dojrzewania płciowego według skali Tannera od klasy III szkoły podstawowej, rozwoju psychospołecznego, funkcjonowania układów i narządów, stwierdzone problemy zdrowotne;
6) zalecenia dotyczące udziału ucznia w zajęciach wychowania fizycznego i ewentualnych ograniczeń w tym zakresie oraz inne zalecenia lekarza podstawowej opieki zdrowotnej.
1) informacje o przebytych chorobach i problemach zdrowotnych ucznia;
2) informacje o innych problemach mających wpływ na zdrowie ucznia;
3) wyniki przeprowadzanych testów przesiewowych.
1) imiona i nazwiska uczniów i daty urodzenia;
2) adnotację o przeprowadzeniu testów przesiewowych;
3) informacje o działaniach profilaktycznych.
Rozdział 6
Przechowywanie dokumentacji
§ 58. [Przechowywanie dokumentacji]
2. Dokumentacja zewnętrzna w postaci zleceń lub skierowań jest przechowywana przez podmiot, który zrealizował zlecone świadczenie zdrowotne.
2. W przypadku gdy wykreślenie podmiotu z rejestru podmiotów wykonujących działalność leczniczą następuje na podstawie art. 108 ust. 2 pkt 1–4, 6 lub 7 ustawy o działalności leczniczej, organ prowadzący rejestr wzywa ten podmiot do wskazania miejsca przechowywania dokumentacji w wyznaczonym terminie, a po jego bezskutecznym upływie wskazuje miejsce przechowywania dokumentacji.
3. Jeżeli zadania podmiotu wykreślonego z rejestru podmiotów wykonujących działalność leczniczą przejmuje inny podmiot, podmiot ten przejmuje również dokumentację.
Rozdział 7
Udostępnianie dokumentacji
§ 63. [Udostępnianie dokumentacji bez zbędnej zwłoki]
2. W przypadku udostępnienia dokumentacji w sposób określony w art. 27 pkt 3 ustawy należy pozostawić kopię lub pełny odpis wydanej dokumentacji.
Rozdział 8
Szczególne wymagania dotyczące dokumentacji prowadzonej w postaci elektronicznej
§ 65. [Prowadzenie dokumentacji w postaci elektronicznej]
1) zabezpieczenie dokumentacji przed uszkodzeniem lub utratą;
2) zachowanie integralności i wiarygodności dokumentacji;
3) stały dostęp do dokumentacji dla osób uprawnionych oraz zabezpieczenie przed dostępem osób nieuprawnionych;
4) identyfikację osoby dokonującej wpisu oraz osoby udzielającej świadczeń zdrowotnych i dokonywanych przez te osoby zmian, w szczególności dla odpowiednich rodzajów dokumentacji przyporządkowanie cech informacyjnych, zgodnie z § 9 ust. 1 pkt 3 lit. a-d;
5) udostępnienie, w tym przez eksport w postaci elektronicznej dokumentacji albo części dokumentacji będącej formą dokumentacji określonej w rozporządzeniu, w formacie XML i PDF;
6) eksport całości danych w formacie XML w sposób zapewniający możliwość odtworzenia tej dokumentacji w innym systemie teleinformatycznym;
7) wydrukowanie dokumentacji w formach określonych w rozporządzeniu.
2. W przypadku wykonania odwzorowania cyfrowego, o którym mowa w ust. 1, dokumentacja jest wydawana na życzenie pacjenta albo niszczona w sposób uniemożliwiający identyfikację pacjenta.
1) przekazanie informatycznego nośnika danych z zapisaną dokumentacją;
2) dokonanie elektronicznej transmisji dokumentacji;
3) przekazanie papierowych wydruków – na żądanie uprawnionych podmiotów lub organów.
2. Dokumentację prowadzoną w postaci elektronicznej udostępnia się z zachowaniem jej integralności oraz ochrony danych osobowych.
3. W przypadku gdy dokumentacja prowadzona w postaci elektronicznej jest udostępniana w postaci papierowych wydruków, osoba upoważniona przez podmiot potwierdza ich zgodność z dokumentacją w postaci elektronicznej i opatruje swoim oznaczeniem zgodnie z § 9 ust. 1 pkt 3. Dokumentacja wydrukowana powinna umożliwiać identyfikację osoby udzielającej świadczeń zdrowotnych zgodnie z § 9 ust. 1 pkt 3 lit. a–d.
4. Do wydania dokumentacji, o którym mowa w § 61, stosuje się odpowiednio przepisy ust. 1–3.
2. W przypadku braku Polskich Norm przenoszących normy europejskie lub normy innych państw członkowskich Europejskiego Obszaru Gospodarczego przenoszące te normy uwzględnia się:
1) normy międzynarodowe;
2) Polskie Normy;
3) europejskie normy tymczasowe.
1) jest zapewniona jej dostępność wyłącznie dla osób uprawnionych;
2) jest chroniona przed przypadkowym lub nieuprawnionym zniszczeniem;
3) są zastosowane metody i środki ochrony dokumentacji, których skuteczność w czasie ich zastosowania jest powszechnie uznawana.
2. Zabezpieczenie dokumentacji prowadzonej w postaci elektronicznej wymaga w szczególności:
1) systematycznego dokonywania analizy zagrożeń;
2) opracowania i stosowania procedur zabezpieczania dokumentacji i systemów ich przetwarzania, w tym procedur dostępu oraz przechowywania;
3) stosowania środków bezpieczeństwa adekwatnych do zagrożeń;
4) bieżącego kontrolowania funkcjonowania wszystkich organizacyjnych i techniczno-informatycznych sposobów zabezpieczenia, a także okresowego dokonywania oceny skuteczności tych sposobów;
5) przygotowania i realizacji planów przechowywania dokumentacji w długim czasie, w tym jej przenoszenia na nowe informatyczne nośniki danych i do nowych formatów danych, jeżeli tego wymaga zapewnienie ciągłości dostępu do dokumentacji.
3. Ochronę informacji prawnie chronionych zawartych w dokumentacji prowadzonej w postaci elektronicznej realizuje się z odpowiednim stosowaniem zasad określonych w odrębnych przepisach.
Rozdział 9
Przepisy przejściowe i końcowe
§ 72. [Przepis przejściowy]
Minister Obrony Narodowej: T. Siemoniak
1) Zmiany tekstu jednolitego wymienionej ustawy zostały ogłoszone w Dz. U. z 2014 r. poz. 24, 423, 619, 1138, 1146 i 1491.
2) Zmiany tekstu jednolitego wymienionej ustawy zostały ogłoszone w Dz. U. z 2008 r. Nr 216, poz. 1367, Nr 225, poz. 1486, Nr 227, poz. 1505, Nr 234, poz. 1570 i Nr 237, poz. 1654, z 2009 r. Nr 6, poz. 33, Nr 22, poz. 120, Nr 26, poz. 157, Nr 38, poz. 299, Nr 92, poz. 753, Nr 97, poz. 800, Nr 98, poz. 817, Nr 111, poz. 918, Nr 118, poz. 989, Nr 157, poz. 1241, Nr 161, poz. 1278 i Nr 178, poz. 1374, z 2010 r. Nr 50, poz. 301, Nr 107, poz. 679, Nr 125, poz. 842, Nr 127, poz. 857, Nr 165, poz. 1116, Nr 182, poz. 1228, Nr 205, poz. 1363, Nr 225, poz. 1465, Nr 238, poz. 1578 i Nr 257, poz. 1723 i 1725, z 2011 r. Nr 45, poz. 235, Nr 73, poz. 390, Nr 81, poz. 440, Nr 106, poz. 622, Nr 112, poz. 654, Nr 113, poz. 657, Nr 122, poz. 696, Nr 138, poz. 808, Nr 149, poz. 887, Nr 171, poz. 1016, Nr 205, poz. 1203 i Nr 232, poz. 1378, z 2012 r. poz. 123, 1016, 1342 i 1548, z 2013 r. poz. 154, 879, 983, 1290, 1623, 1646 i 1650 oraz z 2014 r. poz. 24, 295, 496, 567, 619, 773, 1004, 1136, 1138, 1146, 1175, 1188 i 1491.
Załączniki do rozporządzenia Ministra Obrony Narodowej
z dnia 2 października 2014 r. (poz. 1508)
Załącznik nr 1
KRYTERIA OCENY STOSOWANE PRZY DOKONYWANIU WPISÓW W DOKUMENTACJI DOTYCZĄCYCH CZASU TRWANIA CIĄŻY, PORONIEŃ, URODZEŃ ŻYWYCH I MARTWYCH
1. Czas trwania ciąży oblicza się w tygodniach, licząc od pierwszego dnia ostatniego normalnego krwawienia miesięcznego (wg reguły Naegelego).
2. Poronieniem określa się wydalenie lub wydobycie z ustroju matki płodu, który nie oddycha ani nie wykazuje żadnego innego znaku życia, jak czynność serca, tętnienie pępowiny lub wyraźne skurcze mięśni zależnych od woli, o ile nastąpiło to przed upływem 22. tygodnia ciąży (21 tygodni i 6 dni).
3. Urodzeniem żywym określa się całkowite wydalenie lub wydobycie z ustroju matki noworodka, niezależnie od czasu trwania ciąży, który po takim wydaleniu lub wydobyciu oddycha lub wykazuje jakiekolwiek inne oznaki życia, takie jak czynność serca, tętnienie pępowiny lub wyraźne skurcze mięśni zależnych od woli, bez względu na to, czy sznur pępowiny został przecięty lub łożysko zostało oddzielone.
4. Urodzeniem martwym określa się całkowite wydalenie lub wydobycie z ustroju matki płodu, o ile nastąpiło po upływie 22. tygodnia ciąży, który po takim wydaleniu lub wydobyciu nie oddycha ani nie wykazuje żadnego innego znaku życia, jak czynność serca, tętnienie pępowiny lub wyraźne skurcze mięśni zależnych od woli.
Załącznik nr 2
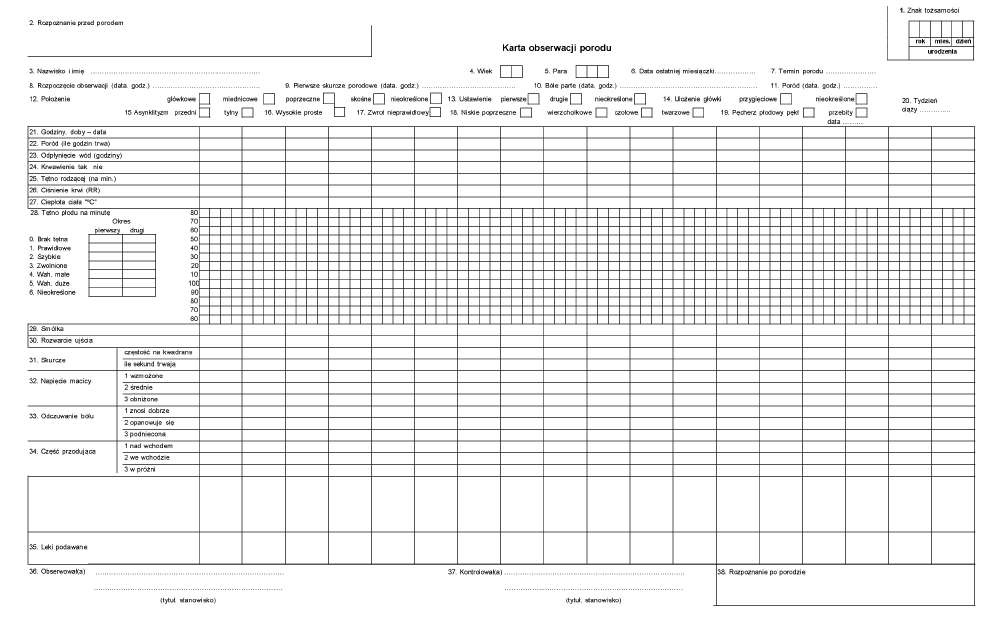
WZÓR – KARTA OBSERWACJI PORODU
- Data ogłoszenia: 2014-11-04
- Data wejścia w życie: 2014-11-19
- Data obowiązywania: 2014-11-19
- Dokument traci ważność: 2016-02-29
REKLAMA
Dziennik Ustaw
REKLAMA
REKLAMA
